علاج إدمان حبوب تراماجاك يتطلب تدخلًا طبيًا متخصصًا يجمع بين سحب السموم بأمان وإعادة التأهيل النفسي والسلوكي وفق معايير DSM-5 وICD-11 لاضطراب استخدام المواد الأفيونية.
الترامادول، المادة الفعالة في تراماجاك، قد يسبب اعتمادًا جسديًا ونفسيًا سريعًا، وتظهر أعراض الانسحاب عادة خلال 8–24 ساعة بعد آخر جرعة، مع شدة متفاوتة تتطلب إشرافًا طبيًا.
مدة العلاج الفعّالة تتراوح بين 30 و90 يومًا حسب شدة الاعتماد، مع نسب شفاء تصل إلى 80–990% عند الالتزام ببرنامج علاجي متكامل، ما يجعل التدخل المبكر عاملًا حاسمًا لضمان التعافي وتقليل الانتكاسة.
في هذا المقال ستتعرف على:
أسباب وعوامل خطورة إدمان تراماجاك.
الأعراض الجسدية والنفسية للإدمان والانقطاع عن الدواء.
طرق العلاج الطبي والسلوكي الحديثة.
مدة علاج ادمان المخدرات ونسب الشفاء المحتملة.
علامات تستدعي التواصل الفوري مع مركز متخصص.
إذا كنت أنت أو أحد أفراد أسرتك يعاني من الاعتماد على تراماجاك، فالتدخل المبكر يضاعف فرص التعافي ويقلل مخاطر الانتكاس والمضاعفات العصبية.
ما هو تراماجاك؟ التعريف الطبي الدقيق
تراماجاك هو اسم تجاري يحتوي على المادة الفعالة الترامادول (Tramadol Hydrochloride)، وهو مسكن أفيوني مركزي يُستخدم لعلاج الألم المتوسط إلى الشديد.
يُصنف طبيًا ضمن الأدوية المؤثرة على الجهاز العصبي المركزي، وقد يؤدي إلى اضطراب استخدام المواد الأفيونية وفق معايير DSM-5 و ICD-11 عند إساءة استعماله.
فهم طبيعته الدوائية هو الخطوة الأولى لفهم آلية علاج إدمان حبوب تراماجاك بشكل علمي وآمن.
المادة الفعالة وآلية التأثير العصبي
يعمل على تنشيط مستقبلات μ-opioid receptors في الدماغ.
يثبط إعادة امتصاص السيروتونين والنورأدرينالين.
يسبب شعورًا مؤقتًا بالراحة والنشوة مع الاستخدام المتكرر.
هذا التأثير المزدوج يزيد احتمالية الاعتماد الجسدي والنفسي مقارنة ببعض المسكنات التقليدية.
متى يتحول الاستخدام الطبي إلى إدمان؟
زيادة الجرعة دون استشارة طبية.
ظهور أعراض انسحاب عند التوقف.
فقدان السيطرة على عدد الحبوب اليومية.
عند توافر هذه المعايير، يتم تشخيص الحالة كاضطراب تعاطي أفيوني يحتاج تدخلًا علاجيًا متخصصًا.

كيف يحدث إدمان حبوب تراماجاك؟
يحدث إدمان حبوب تراماجاك نتيجة تغيرات تدريجية في كيمياء الدماغ بسبب التعرض المتكرر لمادة الترامادول.
مع الوقت، يطور الجسم ما يُعرف بـ التحمل الدوائي (Tolerance) ثم الاعتماد الجسدي والنفسي، وهو ما يُصنف طبيًا كـ Opioid Use Disorder وفق معايير DSM-5.
فهم هذه الآلية يوضح لماذا لا يكفي التوقف المفاجئ دون إشراف طبي ضمن خطة علاج إدمان حبوب تراماجاك.
التأثير على مستقبلات μ-Opioid
يرتبط الترامادول بمستقبلات μ-opioid receptors في الدماغ.
يقلل الإحساس بالألم ويحفّز مراكز المكافأة العصبية.
يرفع إفراز الدوبامين مؤقتًا.
هذا التحفيز المتكرر يجعل الدماغ يعتمد على الدواء للحفاظ على التوازن الكيميائي.
تأثيره على السيروتونين والنورأدرينالين
يثبط إعادة امتصاص Serotonin.
يزيد من مستويات Norepinephrine.
يسبب تحسنًا مزاجيًا عابرًا يتبعه هبوط نفسي.
هذا التأثير المزدوج يفسر ظهور أعراض اكتئاب وقلق عند التوقف المفاجئ.
التحمل الدوائي وزيادة الجرعات
يحتاج المريض جرعة أعلى للحصول على نفس التأثير.
تقل فعالية الجرعة الأصلية خلال أسابيع أو أشهر.
ترتفع مخاطر التشنجات والجرعة الزائدة.
إحصائيًا، الاستخدام اليومي لأكثر من 400 مجم يزيد خطر الاعتماد والمضاعفات العصبية.
الاعتماد النفسي والسلوكي
استخدام الدواء للهروب من ضغوط نفسية أو مهنية.
الشعور بعدم القدرة على العمل أو النوم بدونه.
فشل محاولات التوقف المتكررة.
عند هذه المرحلة يصبح التدخل العلاجي ضروريًا لتجنب مضاعفات خطيرة، وهو ما يقودنا للحديث عن عوامل الخطورة المؤدية للإدمان.

أسباب وعوامل الخطورة لإدمان تراماجاك
لا يحدث إدمان حبوب تراماجاك بشكل عشوائي، بل نتيجة تفاعل عوامل دوائية ونفسية وبيئية.
تشير الأدلة السريرية إلى أن وجود عوامل خطورة محددة يضاعف احتمالية تطور اضطراب استخدام المواد الأفيونية وفق تصنيف DSM-5.
تحديد هذه العوامل مبكرًا يساعد على التدخل الوقائي وتسريع قرار علاج إدمان حبوب تراماجاك قبل حدوث مضاعفات.
الاستخدام المطوّل دون إشراف طبي
تناول الترامادول لأكثر من 2–4 أسابيع بشكل يومي.
تجاوز الجرعة العلاجية الموصى بها (أكثر من 400 مجم يوميًا).
تكرار صرف الدواء دون متابعة طبية.
الاستعمال المزمن يؤدي إلى التحمل الدوائي (Tolerance) ثم الاعتماد الجسدي.
اضطرابات نفسية مصاحبة
الاكتئاب واضطرابات القلق.
اضطراب ما بعد الصدمة (PTSD).
اضطرابات النوم المزمنة.
وجود اضطراب نفسي غير معالج يزيد خطر التعاطي بغرض “التنظيم الذاتي” للمزاج.
تاريخ عائلي للإدمان
وجود أقارب من الدرجة الأولى يعانون من إدمان مواد أفيونية أو كحول.
عوامل وراثية تؤثر على مسارات الدوبامين.
تشير الدراسات إلى أن الاستعداد الجيني قد يرفع خطر الإدمان بنسبة تتراوح بين 40–60%.
الضغوط المهنية والاجتماعية (السياق الخليجي)
بيئات عمل مرهقة تتطلب أداءً بدنيًا مستمرًا.
استخدام الدواء لتحسين القدرة الجنسية أو التحمل البدني.
الخوف من الوصمة الاجتماعية وتأخير طلب العلاج.
هذه العوامل تجعل كثيرًا من الحالات تتأخر في طلب المساعدة حتى تظهر أعراض انسحاب واضحة.
مقال قد يهمك الاطلاع عليه: طرق علاج إدمان الترامادول

أعراض إدمان حبوب تراماجاك
تظهر أعراض إدمان حبوب تراماجاك تدريجيًا وتشمل علامات جسدية ونفسية وسلوكية تدل على تطور الاعتماد الجسدي والنفسي. وفق معايير DSM-5، يُشخَّص اضطراب استخدام المواد عند فقدان السيطرة والاستمرار في التعاطي رغم الأضرار. رصد الأعراض مبكرًا يختصر مدة العلاج ويزيد فرص التعافي بنسبة قد تتجاوز 70% عند التدخل المبكر.
الأعراض الجسدية
إمساك مزمن واضطرابات هضمية.
تعرّق زائد ورعشة خفيفة بالأطراف.
اضطرابات النوم (أرق أو نوم متقطع).
صداع متكرر وجفاف بالفم.
ضعف جنسي أو تأخر في القذف.
تزداد هذه الأعراض مع ارتفاع الجرعة أو تأخرها عن موعدها المعتاد.
الأعراض النفسية
تقلبات مزاجية حادة.
قلق أو نوبات هلع.
أعراض اكتئاب بعد زوال تأثير الجرعة.
تهيّج وعصبية غير مبررة.
السبب يرتبط بتأثير الترامادول على السيروتونين والنورأدرينالين داخل الجهاز العصبي المركزي.
الأعراض السلوكية
فقدان السيطرة على عدد الحبوب اليومية.
الانشغال الدائم بتأمين الدواء.
العزلة الاجتماعية وتراجع الأداء المهني.
فشل محاولات التوقف المتكررة.
عند ظهور 2–3 من هذه المعايير خلال 12 شهرًا، يُصنف الوضع سريريًا كاضطراب تعاطي يحتاج تدخلًا متخصصًا.
أعراض انسحاب تراماجاك ومدة استمرارها
تبدأ أعراض انسحاب تراماجاك خلال 8–24 ساعة من آخر جرعة، وتبلغ ذروتها عادة خلال الأيام 2–4.
تنتج هذه الأعراض عن توقف التحفيز المفاجئ لمستقبلات μ-opioid واضطراب توازن السيروتونين والنورأدرينالين.
إدارة هذه المرحلة طبيًا هي حجر الأساس في نجاح علاج إدمان حبوب تراماجاك وتقليل خطر الانتكاسة.
المرحلة الحادة (اليوم 1–7)
آلام عضلية وعظمية شديدة.
تعرّق، قشعريرة، وسيلان أنف.
أرق حاد وقلق شديد.
غثيان، قيء، وإسهال.
رغبة ملحّة في التعاطي (Craving).
تُعد الأيام الثلاثة الأولى الأصعب سريريًا، ويحتاج بعض المرضى دعمًا دوائيًا لتخفيف الأعراض.
المرحلة المتوسطة (الأسبوع الثاني)
تحسن تدريجي في الأعراض الجسدية.
استمرار القلق وتقلب المزاج.
ضعف الطاقة والتركيز.
في هذه المرحلة يبدأ التركيز على العلاج السلوكي المعرفي (CBT) لمنع العودة للتعاطي.
الأعراض الممتدة (PAWS)
اكتئاب خفيف إلى متوسط.
اضطرابات نوم متقطعة.
نوبات اشتهاء مفاجئة.
قد تستمر هذه الأعراض لعدة أسابيع أو أشهر لدى بعض الحالات، خاصة بعد الاستخدام طويل الأمد.
أخطر أعراض الانسحاب
تشنجات (خاصة مع الجرعات المرتفعة).
اضطراب ضغط الدم أو ضربات القلب.
ظهور هذه العلامات يستدعي تدخلًا فوريًا داخل مركز متخصص لتجنب مضاعفات خطيرة.
مدة الانسحاب الجسدي غالبًا من 7 إلى 10 أيام، بينما يمتد التعافي النفسي لأسابيع، وهو ما يجعل البرنامج العلاجي المتكامل ضرورة وليس خيارًا.
مضاعفات إدمان تراماجاك إذا لم يتم العلاج
إهمال علاج إدمان حبوب تراماجاك قد يؤدي إلى مضاعفات عصبية ونفسية خطيرة تتفاقم بمرور الوقت.
الاستعمال المزمن بجرعات مرتفعة يخلّ بتوازن الجهاز العصبي المركزي ويزيد خطر الجرعة الزائدة (Overdose).
التدخل المبكر يقلل احتمالية المضاعفات طويلة المدى ويحسن معدلات التعافي بشكل ملحوظ.
التشنجات واضطرابات كهرباء المخ
زيادة خطر نوبات الصرع خاصة فوق 400 مجم يوميًا.
اختلال في النشاط الكهربي للدماغ.
احتمال حدوث تشنجات مفاجئة حتى دون تاريخ مرضي سابق.
يرتبط ذلك بتأثير الترامادول على السيروتونين ومسارات الاستثارة العصبية.
اضطرابات نفسية حادة
اكتئاب شديد قد يصل إلى أفكار انتحارية.
اضطرابات قلق مزمنة ونوبات هلع.
تدهور الوظائف المعرفية والتركيز.
وفق التصنيف السريري، قد يتطور الأمر إلى اضطراب مزاجي محفَّز بالمواد (Substance-Induced Mood Disorder).
خطر الجرعة الزائدة
تثبيط التنفس في الحالات الشديدة.
اضطراب ضغط الدم وتسارع ضربات القلب.
فقدان الوعي أو الدخول في غيبوبة.
يزداد الخطر عند خلط الترامادول مع الكحول أو المهدئات مثل البنزوديازيبينات.
التأثير الاجتماعي والوظيفي
تراجع الأداء المهني وخسارة العمل.
مشكلات أسرية وزوجية متكررة.
أعباء مالية نتيجة شراء الدواء بشكل مفرط.
هذه المضاعفات تجعل قرار بدء العلاج ضرورة طبية واجتماعية، وليس مجرد خيار شخصي.
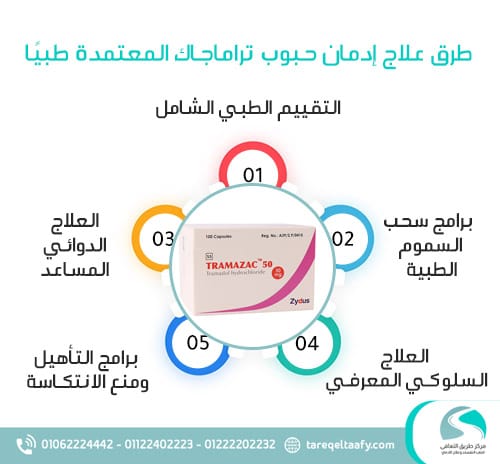
طرق علاج إدمان حبوب تراماجاك المعتمدة طبيًا
يعتمد علاج إدمان حبوب تراماجاك على بروتوكول علاجي متكامل يجمع بين سحب السموم بأمان والعلاج النفسي وإدارة الانتكاسة.
توصي الإرشادات الإكلينيكية بعلاج اضطراب استخدام المواد الأفيونية وفق معايير DSM-5 داخل بيئة طبية متخصصة.
الالتزام بـ برنامج علاج إدمان شامل منظم لمدة 30–90 يومًا يرفع نسب التعافي إلى 80–99% بحسب شدة الحالة والدعم الأسري.
أولًا: التقييم الطبي الشامل
تقييم درجة الاعتماد وفق معايير DSM-5.
فحوصات وظائف الكبد والكلى وتحاليل السموم.
تقييم الاضطرابات النفسية المصاحبة (اكتئاب، قلق، PTSD).
هذه المرحلة تحدد خطة علاج فردية دقيقة وتقلل مخاطر المضاعفات.
ثانيًا: سحب السموم (Medical Detox)
تقليل الجرعة تدريجيًا أو بروتوكول إيقاف منظم.
استخدام أدوية مساعدة لتخفيف الألم والقلق والأرق.
مراقبة العلامات الحيوية خلال 7–10 أيام.
الإشراف الطبي يقلل شدة أعراض الانسحاب ويمنع التشنجات أو الانتكاسة المبكرة.
ثالثًا: العلاج الدوائي المساعد
أدوية مثبتة للمزاج عند وجود اكتئاب مصاحب.
أدوية داعمة للنوم وتنظيم القلق.
في بعض الحالات، بدائل أفيونية خاضعة للرقابة الطبية.
الهدف هو استعادة التوازن الكيميائي للجهاز العصبي تدريجيًا.
رابعًا: العلاج السلوكي المعرفي (CBT)
تعديل أنماط التفكير المرتبطة بالتعاطي.
تدريب على مهارات مواجهة الضغوط.
استراتيجيات منع الانتكاسة (Relapse Prevention).
يُعد العلاج النفسي حجر الأساس في منع العودة للتعاطي بعد الديتوكس.
خامسًا: برامج التأهيل ومنع الانتكاسة
جلسات فردية وجماعية منتظمة.
متابعة طبية بعد الخروج لمدة 3–6 أشهر.
إشراك الأسرة في خطة الدعم.
الدراسات تشير إلى أن المتابعة الممتدة تقلل معدل الانتكاس بنسبة قد تصل إلى 40%.
مدة علاج إدمان تراماجاك
مدة علاج إدمان تراماجاك تختلف حسب شدة الاعتماد، مدة التعاطي، ووجود اضطرابات نفسية مصاحبة.
في المتوسط، يستغرق البرنامج العلاجي المتكامل من 30 إلى 90 يومًا، بينما تستمر المتابعة الوقائية عدة أشهر.
اختيار المدة المناسبة يزيد من ثبات التعافي ويقلل خطر الانتكاسة بنسبة ملحوظة.
مدة سحب السموم (Detox Phase)
تبدأ خلال 8–24 ساعة من آخر جرعة.
تستمر الأعراض الحادة من 5 إلى 10 أيام.
تحتاج بعض الحالات مراقبة طبية مكثفة عند الجرعات المرتفعة.
هذه المرحلة تركز على استقرار الحالة الجسدية فقط، ولا تُعد علاجًا كاملًا للإدمان.
مدة التأهيل النفسي والسلوكي
برنامج 30 يومًا للحالات المتوسطة.
60 يومًا للحالات المزمنة أو متعددة الانتكاس.
90 يومًا أو أكثر عند وجود اضطرابات مزدوجة (Dual Diagnosis).
كلما طالت مدة التأهيل، ارتفعت احتمالية التعافي المستدام وفق دراسات علاج اضطراب استخدام المواد الأفيونية.
المتابعة بعد الخروج
جلسات متابعة أسبوعية أو شهرية لمدة 3–6 أشهر.
خطط منع الانتكاسة (Relapse Prevention Plan).
دعم أسري وتقييم دوري للحالة النفسية.
تشير البيانات الإكلينيكية إلى أن المتابعة المنتظمة قد تقلل معدل الانتكاس إلى أقل من 30% خلال السنة الأولى.
نسبة الشفاء من إدمان تراماجاك
تتراوح نسب الشفاء من إدمان حبوب تراماجاك بين 80% إلى 990% عند الالتزام ببرنامج علاجي متكامل يجمع بين الديتوكس والعلاج النفسي والمتابعة الوقائية.
تعتمد النسبة على شدة الاعتماد، مدة التعاطي، والدعم الأسري أو الاجتماعي المتوفر.
فهم هذه الإحصاءات يساعد المرضى وأسرهم على وضع توقعات واقعية ويحفز على بدء العلاج المبكر.
العوامل المؤثرة في نسبة التعافي
الالتزام بالبرنامج العلاجي: حضور جلسات العلاج النفسي بانتظام.
شدة الاعتماد الجسدي والنفسي: حالات الاستخدام طويل المدى تحتاج وقتًا أطول للتعافي.
دعم الأسرة والمجتمع: يقلل الشعور بالعزلة ويعزز الالتزام بالمتابعة.
وجود اضطرابات نفسية مصاحبة: اكتئاب أو قلق غير معالج قد يخفض نسب التعافي.
الفرق بين التعافي المؤقت والتعافي المستدام
التعافي المؤقت: توقف عن التعاطي دون متابعة وقائية، غالبًا يؤدي إلى الانتكاسة.
التعافي المستدام: يشمل متابعة طويلة، علاج الأسباب النفسية، وتدريب على منع الانتكاسة.
البيانات الطبية تشير إلى أن برامج منع الانتكاسة الممتدة تقلل خطر العودة للتعاطي بنسبة تصل إلى 40% خلال السنة الأولى.
متى يجب التواصل فورًا مع مركز علاج إدمان؟
يجب التواصل فورًا مع مركز متخصص لعلاج الادمان عند ظهور علامات تحذيرية تشير إلى تفاقم الإدمان أو ظهور مضاعفات صحية خطيرة.
التدخل المبكر يزيد فرص التعافي المستدام ويقلل من خطر الانتكاسة أو التعرض لمضاعفات عصبية ونفسية.
فهم الحالات الطارئة يساعد على اتخاذ القرار المناسب دون تأخير.
ظهور أعراض انسحاب شديدة
تشنجات أو نوبات صرع مفاجئة.
آلام جسدية حادة ومستمرة لا تستجيب للأدوية البسيطة.
غثيان وقيء شديد يؤدي إلى الجفاف.
هذه الأعراض تتطلب إشرافًا طبيًا مباشرًا لتجنب المضاعفات.
وجود أفكار انتحارية أو اكتئاب حاد
شعور بالعجز واليأس المستمر.
التفكير في إيذاء النفس أو الانتحار.
استمرار المزاج المكتئب بعد أيام الانسحاب الأولى.
وجود هذه العلامات يستدعي تدخل نفسي عاجل وفوري.
تكرار محاولات فاشلة للتوقف
توقف مؤقت عن التعاطي ثم العودة المتكررة.
فقدان السيطرة على الجرعة اليومية.
عدم القدرة على الالتزام بالبرنامج العلاجي المنزلي.
يشير هذا إلى ضرورة بيئة آمنة ودعم طبي متخصص للنجاح في التعافي.
وجود أمراض نفسية أو جسدية مصاحبة
اضطرابات القلق أو الاكتئاب غير المعالجة.
أمراض مزمنة تتأثر بالترامادول مثل أمراض الكبد أو الكلى.
احتياج لمراقبة طبية مستمرة أثناء العلاج.
التواصل المبكر مع مركز متخصص يقلل من المخاطر ويضمن خطة علاج فردية آمنة وفعّالة.
هل يمكن علاج إدمان تراماجاك في المنزل؟
يمكن في بعض الحالات البسيطة إدارة علاج إدمان تراماجاك جزئيًا في المنزل، لكن فقط تحت إشراف طبي مباشر.
النجاح يعتمد على شدة الاعتماد، توافر دعم أسري، وعدم وجود مضاعفات جسدية أو نفسية خطيرة.
الاعتماد الطويل أو الجرعات المرتفعة يجعل العلاج المنزلي محفوفًا بالمخاطر ويستدعي دخول مركز متخصص.
الحالات المناسبة للعلاج المنزلي
الاعتماد خفيف أو متوسط ولم تتجاوز مدة التعاطي عدة أسابيع.
وجود مرافق أو أسرة ملتزمة بالدعم اليومي.
عدم وجود تاريخ نوبات صرع أو أمراض مزمنة خطيرة.
يمكن متابعة العلامات الحيوية والأعراض اليومية مع تقديم أدوية داعمة لتخفيف الانسحاب.
مخاطر العلاج المنزلي
زيادة احتمالية الانتكاسة بسبب سهولة الوصول للدواء.
صعوبة مراقبة الأعراض الحادة مثل التشنجات أو الاكتئاب الحاد.
ضعف الالتزام بجدول العلاج النفسي والسلوكي.
متى يكون دخول مركز متخصص ضرورة طبية؟
ظهور أعراض انسحاب شديدة (تشنجات، آلام حادة، قيء مستمر).
وجود اكتئاب حاد أو أفكار انتحارية.
تاريخ متعدد لمحاولات التوقف الفاشلة.
خيار العلاج المنزلي يقتصر على الحالات الخفيفة، بينما يحتاج أغلب المرضى ذوي الاعتماد المتوسط إلى الشديد لبرنامج علاجي متكامل داخل مركز علاج إدمان متخصص.
الخاتمة
علاج إدمان حبوب تراماجاك عملية طبية متكاملة تبدأ بتقييم شامل للحالة، ثم سحب السموم تحت إشراف طبي دقيق، مرورًا بالعلاج النفسي والسلوكي، وانتهاءً بخطة وقاية طويلة المدى لمنع الانتكاسة.
الالتزام بالبرنامج العلاجي، الدعم الأسري، والمتابعة الدورية يمكن أن ترفع نسب التعافي المستدامة إلى 80–99%، وتقلل خطر الانتكاسة لأقل من 40% في السنة الأولى.
من المهم أن يدرك المرضى وأسرهم أن التدخل المبكر يحمي من المضاعفات العصبية والنفسية الخطيرة مثل التشنجات، اضطرابات المزاج، والاكتئاب الحاد.
الخطوة الأولى تبدأ بطلب استشارة متخصصة فورًا، سواء داخل مراكز العلاج أو تحت إشراف طبي مؤهل، لضمان بيئة آمنة ودعم شامل طوال رحلة التعافي.
ابدأ اليوم في حماية نفسك أو أحد أحبائك من مخاطر الإدمان، واستعد لحياة مستقرة صحية بعيدًا عن الاعتماد على الترامادول.
اسئلة شائعة حول علاج إدمان حبوب تراماجاك
هل يمكن علاج إدمان تراماجاك نهائيًا؟
نعم، يمكن علاج إدمان تراماجاك نهائيًا عند الالتزام ببرنامج علاجي متكامل يشمل سحب السموم تحت إشراف طبي، العلاج النفسي والسلوكي، وبرامج منع الانتكاسة.
كم تستمر مدة علاج إدمان تراماجاك
مدة العلاج الفعّالة تتراوح بين 30 و90 يومًا حسب شدة الاعتماد، مع متابعة وقائية بعد الخروج لعدة أشهر لضمان منع الانتكاسة.
هل يحتاج علاج تراماجاك إلى دعم نفسي وسلوكي؟
نعم، العلاج النفسي مثل العلاج السلوكي المعرفي (CBT) ضروري لتعديل السلوكيات المرتبطة بالتعاطي، وتقليل الرغبة في الانتكاسة، وتعزيز التعافي المستدام.